CARACTERÍSTICAS CLÍNICAS Y EPIDEMIOLÓGICAS DE LA MUERTE MATERNA. HOSPITAL REGIONAL DOCENTE TRUJILLO
CLINICAL AND EPIDEMIOLOGICAL CHARACTERISTICS OF MATERNAL DEATH. HOSPITAL REGIONAL DOCENTE FROM TRUJILLO
Walter Giancarlo Urrunaga
Barba 1
Alex Jhonny
Valladares Tomasto 2
RESUMEN
El
presente estudio tuvo como objetivo determinar las características clínicas y
epidemiológicas de la muerte materna (MM), ocurridas en el Hospital Regional
Docente de Trujillo, en el periodo del 1999 al 2009. Aplicándose un estudio
descriptivo a una población 52 muertes maternas.
Entre los
principales resultados se halló que la primera causa de MM fue la enfermedad
hipertensiva del embarazo con el 42.3%, el 38.5% de las MM sucedieron entre las
28 a 36 semanas de gestación, el 73.1% de las MM ocurrieron en el periodo del
puerperio, el 63.5% de las MM fueron de tipo directa. El 40.4% de muertes
maternas tuvieron nivel educativo primario, el 73.1 manifestaron el antecedente
de embarazo previo, el 71.2% de las MM tuvieron por lo menos un control
prenatal.
Se
concluyó que la causa de muerte materna más frecuente fue la enfermedad
hipertensiva del embarazo, ocurriendo en mayor porcentaje en el puerperio,
siendo la culminación de la gestación por vía vaginal y cesárea con la misma
frecuencia. La gran mayoría fueron amas de casa, con el antecedente el embarazo
previo, procediendo generalmente de la región costa y en mujeres que tuvieron
por lo menos un control prenatal.
Palabras Clave: Muerte materna,
característica clínica, característica epidemiológica.
ABSTRACT
The objective of the present study was to determine clinical and epidemiological characteristics of maternal death, which occurred in the teaching Regional Hospital of Trujillo, within that time period of 1999 and 2009. This detailed study included the 52 maternal deaths of the hospital’s population in the specific period.
Among the principle results, the primary cause 42.3 percent of the maternal deaths was found to be the hypertensive disease, 38.5 percent of maternal deaths occurred during the gestation period, 73.1 percent of these deaths occurred during the post-partum period, and 63.5 percent of the maternal deaths occurred directly. Of the maternal deaths, 40.4 percent of the total received at least an elementary school education, 73.1 had previous pregnancies, and 71.2 percent had at least one prenatal care visit.
In conclusion, the cause of most of these maternal deaths is the hypertensive disease, the highest percentage occurring during postpartum; the delivery was either vaginal or cesarean section with the same frequency. Most of the women were house wives with previous pregnancies; they were generally from the coastal region and had at least one prenatal care visit.
Key words: Maternal death, clinical characteristics, epidemiological characteristics.
INTRODUCCIÓN
La
Organización Mundial de la Salud define la mortalidad materna como “La muerte
de una mujer durante su embarazo, parto, o dentro de los 42 días después de su terminación,
por cualquier causa relacionada o agravada por el embarazo, parto o puerperio o
su manejo, pero no por causas accidentales (1).
Por lo
general se hace una distinción entre “muerte materna directa” que es resultado
de una complicación del propio embarazo, parto o su manejo, dentro de ellas
tenemos hemorragia, sepsis, toxemia, parto obstruido y aborto inducido, siendo
este último el que presenta un mayor subregistro. La
“causa de muerte indirecta” que es una muerte asociada al embarazo en una paciente
con un problema de salud pre-existente o de reciente aparición. Otras
defunciones ocurridas durante el embarazo y no relacionadas al mismo se
denominan accidentales, incidentales o no-obstétricas (1).
Hay
numerosas causas directas e indirectas de muerte durante el embarazo, el parto
y el puerperio. A nivel mundial, aproximadamente un 80% de las muertes maternas
son debidas a causas directas. Las cuatro causas principales son: las
hemorragias intensas (generalmente puerperales), las infecciones (septicemia en
la mayoría de los casos), los trastornos hipertensión del embarazo
(principalmente la eclampsia) y el parto obstruido debido a presentación
anormal del feto y anormalidad pélvica de la madre.
Las complicaciones del aborto son la causa de un 13% de esas muertes. Entre las
causas indirectas (20%) se encuentran enfermedades que complican el embarazo o
son agravadas por él, como el paludismo, la anemia, la tuberculosis, el
VIH/SIDA o las enfermedades cardiovasculares. En el caso de las muertes maternas
incidentales o accidentales, son aquellas no agravadas o relacionadas con el
embarazo, como aquellas producidas por accidentes de tránsito, traumatismos por
causas externas, suicidio, entre otros (1,2).
Los
indicadores de la mortalidad materna se usan generalmente para mostrar el
estado de salud y el nivel de vida de la población. La tecnología disponible
para evitar muertes maternas, entendiéndose como tecnología al conjunto de
saberes, habilidades, destrezas y medios necesarios para llegar a un fin
predeterminado, mediante el uso de objetos artificiales (artefactos) y/o la
organización de tareas que se ponen en práctica a través de los servicios de
salud, tienen más influencia en la magnitud de los indicadores que las
características sociales y económicas que involucran el nivel de vida.
Las
poblaciones con elevados niveles de fecundidad, muestran a la vez elevadas
razones de mortalidad materna, hecho que se relaciona con el periodo
reproductivo de la mujer, el alto número de hijos y los cortos intervalos intergenésicos, que caracterizan a las poblaciones con
fecundidad alta, así mismo, la ocurrencia de embarazos en edades extremas de la
vida reproductiva (púberes y edad avanzada) y los embarazos no deseados son
igualmente factores asociados a un mayor riesgo de enfermedad y muerte materna
(2).
Las
circunstancias que rodean a la mortalidad materna, en los países en
desarrollo, comparten características comunes: la mayoría son de causa
directa, vinculada con su condición grávido puerperal o con las intervenciones
para su atención, la mayoría de ellas previsibles, indiscutiblemente ligadas
con la insuficiente educación y las barreras culturales de la población para el
uso de los servicios médicos, agravados por la inaccesibilidad a la atención obstétrica
y la calidad limitada de dicha atención, la falta de conocimiento y comprensión
de los problemas que se producen durante el embarazo (3).
La
situación en el Perú, con respecto a la mortalidad materna, es similar a lo que
ocurre en los países en desarrollo, aunque ha experimentado una disminución en
los últimos años, no solo debe evaluarse en función de los promedios obtenidos.
De acuerdo a ENDES 2009 (Encuesta demográfica de salud familiar), la razón de
mortalidad materna es de 103 muertes por 100,000 nacidos vivos, teniendo en
cuenta que la razón de mortalidad reportada en ENDES 2000 fue 183 muertes por
100,000 nacidos vivos, puede observarse que ambos intervalos continúa siendo
muy alta en comparación con la promedio de la región de las Américas y no se
puede decir que ha disminuido sólo en función de sus promedios (3).
El camino
conveniente en el estudio de la mortalidad materna es el de identificar y
jerarquizar las variables determinantes del riesgo relacionado con la
maternidad. La identificación de factores epidemiológicos, y biológicos de
incidencia en el riesgo de muerte materna, permitirá establecer relaciones
entre las diversas variables que involucran estos factores y la morbilidad o
mortalidad materna, con fines de predicción o identificación de los grupos con
mayor riesgo de complicaciones en el embarazo. Una conclusión importante que al
respecto se ha planteado es que “las mujeres de clases sociales más bajas, de
menor educación, en los extremos etarios de la vida reproductiva, con alta
paridad y con antecedentes de patologías previas, constituyen un grupo de alto
riesgo (4).
En función
de la edad materna, se comprueba que, cuando la edad de la madre es superior a
treinta años, el riesgo de muerte es mayor para todas las causas, resaltando la
cardiopatía del embarazo, la hemorragia obstétrica, el embarazo ectópico y la
enfermedad hipertensiva. La edad muy joven es un riesgo adicional de parto en
todas partes del mundo (5).
La paridad:
es otro factor de riesgo importante, la alta paridad en las mujeres de toda
edad son más peligrosos que el segundo y tercer nacimiento. Las mujeres
multíparas de edad mayor son propensas a complicaciones provocadas por la
presentación anormal del feto (situación transversa o presentación de nalgas)
esta puede producirse porque los músculos de la pared uterina se vuelven
flácidos a causa de su estiramiento repetido en embarazos sucesivos. Esta
situación puede provocar ruptura uterina y hemorragias (6).
Las causas
obstétricas directas de la muerte materna, son las que resultan de
complicaciones obstétricas en el embarazo, parto o puerperio, debido a
intervenciones, omisiones tratamiento incorrecto debido a una cadena de
acontecimiento originada en cualquiera de la circunstancia mencionada. Las
hemorragias obstétricas es una de las principales complicaciones que se
presentan durante el embarazo, la mayoría de estos eventos ocurren
súbitamente sin poderlos prevenir y si la mujer no recibe tratamiento a tiempo
resulta incapacitada o muere. Las principales condiciones clínicas asociadas
con la hemorragia que causan la muerte de la madre son el aborto, la rotura de
un embarazo ectópico, el desprendimiento prematuro de placenta, rotura uterina,
coagulación intravascular diseminada (CID), placenta
previa, hipotonía uterina, retención placentaria (7,8).
Entre
otras causas directas se mencionan a las infecciones gineco
obstétricas, que se presentan durante la gestación, el puerperio y que afecta
el aparato genital femenino. La sepsis puerperal es una de las primeras causas
de muerte materna, se presenta con una frecuencia de 8% de todos los partos. La
fiebre, el dolor, el sangrado o exudado vaginales con mal olor y el útero que
no involuciona son los signos y síntomas clínico de la infección en el
puerperio. Si no se administra tratamiento o es inadecuado, estas infecciones
evolucionan desde la infección localizada o generalizada y se propaga por vía
hemática o linfática o por contigüidad a órganos vecinos (7,8).
Bajo el
término de Enfermedad Hipertensiva del Embarazo, se engloban una extensa
variedad de procesos que tienen en común la existencia de hipertensión arterial
durante la gestación. El reconocimiento temprano de la enfermedad es la clave
para realizar un tratamiento adecuado. Para ello el médico debe conocer una
serie de indicadores que le ayuden a diferenciar el grado de gravedad de la
enfermedad. Por lo tanto es necesario prestar mucha atención a cambios sutiles
en la presión arterial y en el peso (8).
La cesárea
se ha incrementado a nivel mundial, asociándose a una mayor morbilidad y
mortalidad materna, generalmente con beneficios no cuantificados para el feto,
encontrándose innecesarias su aplicación en la mitad de los casos. El aborto es
una de las principales causas de muerte materna. Esta se define como la
interrupción espontánea o inducida antes de las 20 semanas de amenorrea con un
peso inferior a 500 gramos. Se calcula que el 10% de los embarazo terminara en
aborto, en el 50% de estos hay imperfección del huevo, el 35% es causa
hormonal, el 15 % restante puede imputarse a otras etiología (9).
Causa
obstétricas indirectas son las que resultan de enfermedades existentes desde
antes del embarazo o de enfermedades que evolucionaron durante el embarazo no
debido a causa obstétrica directa pero que fueron agravadas por los efectos
fisiológicos durante el embarazo como la anemia, malaria, tuberculosis,
hepatitis, cardiopatías diabetes (8,9).
Las
muertes maternas por causa no obstétricas, según la Federación internacional de
ginecología y obstetricia (FIGO), es la muerte que resulta de causas
accidentales o incidentales no relacionadas con el embarazo o su atención por
ejemplo la Muerte de una gestante después de un accidente de tránsito. Debemos
estar claros de que las complicaciones obstétricas se presentan aún en las
mujeres atendidas en las mejores condiciones, pero generalmente pueden ser
controladas o tratadas reduciendo al mínimo las secuelas graves; ya que la
mayor parte de las muertes maternas son evitables si contamos con los recursos
suficientes para esta atención (9).
Control
prenatal es el conjunto de acciones y procedimientos sistemáticos y periódicos,
destinados a la prevención, diagnóstico y tratamiento de los factores que
puedan condicionar morbimortalidad materna y perinatal, vigilando la evolución
del embarazo y se prepara a la madre para el parto y la crianza de su hijo. De
esa forma, se monitoriza el momento de mayor morbimortalidad como es el período
perinatal y la principal causa de muerte de la mujer. Los objetivos del control
prenatal son: Identificar factores de riesgo, diagnosticar la edad gestacional,
la condición fetal, la condición materna y educar a la madre (9).
La
incidencia de la mortalidad materna en el país según el informe de la última
ENDES 2009, es de 103 muertes maternas por cien mil nacidos vivos, pero nuestro
país se caracteriza por la existencia de grandes disparidades regionales y
departamentales, de ahí que se considere necesario ampliar la investigación a
un mayor nivel de desagregación, para así orientar las políticas sociales y las
acciones en salud pública, monitorizando los progresos en los programas sobre
la maternidad segura.20 Es por tal motivo, que se realizó el presente estudio,
describiendo las principales características clínico epidemiológica de la
muerte materna, registradas en el Hospital Regional Docente de Trujillo,
planteándose el siguiente problema de investigación:¿Cuáles son las
características clínicas y epidemiológicas de la muerte materna, ocurridas en
el Hospital Regional Docente Trujillo durante el periodo 1999 – 2009?.
MATERIAL Y MÉTODOS
La
población de estudio estuvo conformada por las 52 muertes maternas registradas
en el Hospital Regional de Trujillo comprendidas en el periodo del año 1999 al
2009.
La unidad muestral lo constituyó cada ficha de investigación
epidemiológica de muerte materna registrada en el Hospital Regional Docente de
Trujillo durante el periodo de estudio.
La unidad
de análisis fue cada muerte materna ocurrida en el Hospital Regional Docente de
Trujillo en el periodo de estudio.
Se
incluyeron en el estudio las muertes maternas cuya ficha de investigación
epidemiológica se encontró completa. Se excluyeron del estudio las muertes
maternas accidentales o no-obstétricas. El Diseño de la investigación aplicado
fue descriptivo – retrospectivo, aplicado a unas sola población.
Para el
recojo de la información se recurrió al uso de fuentes secundarias, que fueron
las fichas de investigación epidemiológicas de muerte materna del Ministerio de
Salud, pertenecientes a los casos de muerte materna ocurridos en el Hospital
Regional Docente de Trujillo en la Libertad, en el lapso de estudio del año
1999 al 2009, las cuales se encuentran archivadas en la Oficina de
Epidemiología del referido Hospital. Se constató que cumplieran con los
criterios de selección, procediéndose a llenar la ficha de recolección de
datos, ingresando los datos correspondientes a cada ficha.
Para el
procesamiento de los datos se usó el paquete estadístico SPSS versión 17.0. Se
aplicó la estadística descriptiva, describiéndose las frecuencias relativas
(porcentaje) y absolutas, las mismas que serán plasmadas en tablas de múltiple
entrada considerando la clasificación de cada característica. En algunos casos
de ser necesario se recurrirá a la presentación de gráficos.
RESULTADOS
En los
resultados podemos encontrar respecto de distribución porcentual momento de la
muerte materna, que del total de las estudiadas el 73 por ciento haya ocurrido
en el puerperio, el 25 por ciento en la gestación y dos por ciento en el parto.
Respecto
de la distribución porcentual de muerte materna según culminación de la
gestación, se puede encontrar que el 37 por ciento fueron de parto con cesárea,
36 por ciento de parto vaginal, ocho por ciento aborto y el 19 por ciento de
ninguna de estas condiciones.
Respecto
de la distribución según causa básica de muerte de los casos de muertes
maternas ocurridas en el Hospital Regional, se encontró 71 por ciento eran
muertes directas, muertes indirectas en el 25 por ciento y sólo un cuatro por
ciento no determinado.
Respecto
de la muerte materna según persona que atendió la finalización de la gestación en
el hospital, se encuentra que atendió médico en el 71 por ciento, obstetra en
el 10 por ciento y el complemento otros profesionales.
Gráfico 1: Distribución porcentual de muertes maternas según edad Hospital Regional
Docente de Trujillo 1999-2009

Gráfico 2: Distribución porcentual de muertes maternas según estado civil. Hospital Regional Docente de Trujillo 1999- 2009
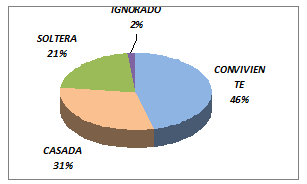
Gráfico 3: Distribución porcentual de muertes maternas según nivel educativo. Hospital Regional Docente de Trujillo. 1999-2009

Tabla 1: Distribución
según ocupación de los casos de muertes maternas ocurridas en el Hospital
Regional Docente de Trujillo, Periodo 1999-2009
|
OCUPACIÓN |
Frecuencia |
Porcentaje |
|
AMA DE CASA |
48 |
92,3 |
|
EMPLEADA PÚBLICA |
1 |
1,9 |
|
COSMETOLOGA |
1 |
1,9 |
|
IGNORADO |
2 |
3,8 |
|
TOTAL |
52 |
100,0 |
Tabla 2: Distribución
según el antecedente de embarazo previo de los casos de muertes maternas
ocurridas en el Hospital Regional Docente de Trujillo, Periodo 1999-2009.
|
EMBARAZO PREVIO |
Frecuencia |
Porcentaje |
|
SI |
38 |
73,1 |
|
NO |
14 |
26,9 |
|
TOTAL |
52 |
100,0 |
Tabla 3: Distribución
según el antecedente de embarazo previo de los casos de muertes maternas
ocurridas en el Hospital Regional Docente de Trujillo, Periodo 1999-2009.
|
REGIÓN DE PROCEDENCIA |
Frecuencia |
Porcentaje |
|
COSTA |
42 |
80,8 |
|
SIERRA |
10 |
19,2 |
|
TOTAL |
52 |
100,0 |
Tabla 4: Distribución de las muertes maternas según distrito de procedencia. Hospital Regional Docente de Trujillo. 1999-2009.
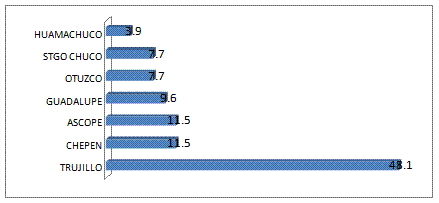
Tabla 4: Distribución
según el antecedente de embarazo previo de los casos de muertes maternas
ocurridas en el Hospital Regional Docente de Trujillo, Periodo 1999-2009.
|
CONTROL PRENATAL |
Frecuencia |
Porcentaje |
|
SI |
37 |
71,2 |
|
NO |
15 |
28,8 |
|
TOTAL |
52 |
100,0 |
Tabla 5: Distribución
según causa básica de muerte de los casos de muertes maternas ocurridas en el
Hospital Regional Docente de Trujillo, periodo 1999-2009.
|
TIPO DE MUERTE |
CAUSA BASICA DE MUERTE |
Frecuencia |
% |
TOTAL |
|
MUERTE MATERNA DIRECTA |
ENFERMEDAD HIPERTENSIVA DEL EMBARAZO |
22 |
42.3 |
71.1% |
|
SEPSIS |
8 |
15.4 |
||
|
HEMORRAGIA |
6 |
11.5 |
||
|
DISFUNCION MULTIPLE ORGANICA |
1 |
1.9 |
||
|
MUERTE MATERNA INDIRECTA |
MIOCARDIOPATIA |
3 |
5.8 |
25.0% |
|
CANCER DE MAMA |
2 |
3.9 |
||
|
ENFERMEDAD VASCULAR CEREBRAL |
2 |
3.9 |
||
|
NEUMONIA |
1 |
1.9 |
||
|
TUBERCULOSIS |
1 |
1.9 |
||
|
VIRUS DE LA INMUNO DEFICIENCIA HUMANA |
1 |
1.9 |
||
|
ENCEFALOPATIA |
1 |
1.9 |
||
|
DESGARRO Y HEMATOMA HEPATICO |
1 |
1.9 |
||
|
INSUFICIENCIA RENAL CRÓNICA |
1 |
1.9 |
||
|
NO DETERMINADO |
IGNORADO |
2 |
3.9 |
3.9% |
|
|
TOTAL |
52 |
100,0 |
100 |
Tabla 6: Porcentaje
de muertes maternas según causa básica de muerte Hospital Regional Docente de
Trujillo 1999-2009.
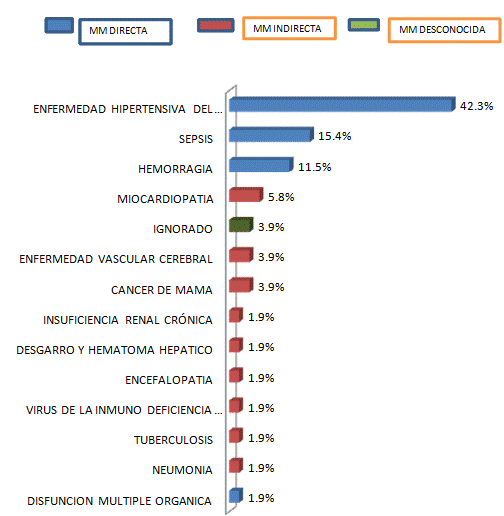
Tabla 2: Distribución
porcentual de muertes maternas según semana gestacional Hospital Regional
Docente de Trujillo 1999-2009.
DISCUSIÓN
En
la figura 1 se observa que a partir de los 15 años de edad, conforme se
incrementa el intervalo de edad el porcentaje de muertes maternas (MM) también
aumenta, llegando al máximo porcentaje en el intervalo de edad de 26 a 30 años
con 23.1%, disminuyendo la frecuencia de MM en el intervalo de edad de 31 a 35
años (19.2%), para elevarse nuevamente en el intervalo de 36 a 40 años con
21.2%; de allí en adelante el porcentaje de MM se reduce ostensiblemente
(9.6%).
Toda mujer
gestante que tiene 30 a más años, su edad es considerada como factor de riesgo
de muerte materna. Estudio previos como el de Ordaz-Martínez K. et al en México
Faneite P.et al en Venezuela (10) y Tzul A. et al en Guatemala (11), señalan el mismo
comportamiento en relación a la edad materna. Sin embargo en el Perú en los
hallazgos de Alcántara (12), así como en el presente estudio la mayor
frecuencia de MM ocurre entre los 26 a 30 años, comprendiéndose que la MM
sucede con más frecuencia en mujeres más jóvenes, en comparación con otros
países americanos.
En la
figura 2 se aprecia que el 46.2% de las MM fueron convivientes, mientras que el
30.8% de las MM eran casadas y el 21.2% de las MM fueron solteras, no
pudiéndose determinar el estado civil en el 1.9% de las MM. Como se puede observar
la mayor frecuencia de MM suceden en mujeres convivientes o casadas, así
también lo señala en sus hallazgos Tzul A. et al
(11), contrario a lo descrito por Faneite P.et al en
Venezuela (13) que halló un mayor porcentaje de MM en solteras; la diferencia
de los resultados indicaría que el estado civil aparentemente no jugaría un
papel importante en la ocurrencia de la MM. La razón de la inclusión de esta
característica es el presente estudio, es que hay la idea que el vivir sin
pareja o cónyuge, podría incrementar el riesgo o probabilidades de muerte
materna, fenómeno que no ocurre en nuestra realidad.
En
relación a la figura 3, el nivel educativo alcanzado en el 40.4% de los casos
de MM fue el nivel primario, el 34.6% de las MM eran del nivel secundario,
mientras que las MM con nivel superior y aquellas que no tuvieron nivel
educativo alcanzaron el 9.6%, solo un 5.6% de los casos de MM se ignoró su
nivel.
El hecho
de que una mujer embarazada tenga un bajo nivel educativo constituye per se un
factor de riesgo, incrementando la probabilidad de muerte de 10.9 veces más en
comparación con aquellas mujeres que tienen educación secundaria o superior,
situación similar lo señalan diversos estudios latinoamericanos previos
(9,10,11), de la misma forma en investigaciones nacionales(14).
En la
Tabla N° 1, se describe que el 92.3% de los casos de MM fueron amas de casa,
mientras que la ocupación de empleada pública y cosmetóloga representan el 1.9%
cada una; el 3.8% de las MM no consignaron su ocupación. Hallazgo similar en
relación a la ocupación de los casos de MM lo describe Tzul
A. et al (11). No se halló información relevante acerca de implicancia del
hecho de ser ama de casa en la ocurrencia de la MM. Hay que tener en cuenta que
las amas de casa en su gran mayoría no son remuneradas, dependiendo
económicamente del cónyuge o jefe de familia.
En la
Tabla N° 2 se observa que el 73.1% de las MM tuvieron el antecedente de
embarazo previo. Cifras cercanas a lo descrito por Távara en su estudio multicéntrico realizado en el Perú, siendo necesario
recalcar que tanto la nuliparidad como las multiparidad son factores de riesgo para mortalidad materna
(15).
En la
Tabla N° 3 y figura 4 se aprecia que el 80.8% de las MM procedían de la región
costa, mientras que el 19.2% eran de la sierra. Hay que tener en cuenta que
Távara reportó que las tasas de mortalidad en los hospitales de la Costa, y de
la Sierra son cercanas. Por lo tanto estas diferencias se deberían a que el
Hospital Regional Docente de Trujillo es un hospital ubicado en la costa, por
lo tanto habrá un mayor número de MM de procedencia región costa, a pesar que
también funciona centro de referencia de la mayoría de provincias de la sierra Liberteña (15).
En la
Tabla N° 4 se señala que el 71.2% de las MM tuvieron por lo menos un control
prenatal, mientras que el 28.8% de las MM refirieron no haber tenido control
prenatal alguno. Estudios internacionales (9) como nacionales (15) manifiestan
que la mayoría de casos de MM tuvieron por lo menos un control prenatal. Estos
resultados confirman que los controles prenatales no alcanzaron su objetivo de
Identificar factores de riesgo, diagnosticar la condición fetal y, la condición
materna, de la misma forma educar a la madre en el autocuidado y detección de
signos de alarma.
En la
Tabla N°5 y figura 5 se observa que la primera causa de MM fue la enfermedad
hipertensiva del embarazo con el 42.3%, seguida de la sepsis con el 15.4%, en
tercer lugar se halló la hemorragia con el 11.5%, en cuarto lugar se ubicó las
miocardiopatías con 5.8%; otras causas como el cáncer de mama, enfermedad
cerebrovascular y las causas no determinadas alcanzaron el 3.8% cada una; por
otro lado la neumonía, Tuberculosis, VIH, encefalopatía, Insuficiencia renal
crónica y desgarro-hematoma hepático alcanzaron el 1.9% cada uno como causa de
MM.
Entre las
tres primeras causas de MM, se encuentra la enfermedad hipertensiva del
embarazo, la sepsis y la hemorragia, tal como lo corrobora los reportes
obtenidos en países como Camerún (16), Venezuela (13), México (10) y Chile
(17); en el Perú también se describe el mismo fenómeno (12). Las enfermedades
mencionadas anteriormente pueden ser detectadas oportunamente para un
tratamiento adecuado, disminuyendo de esta manera la probabilidad de MM.
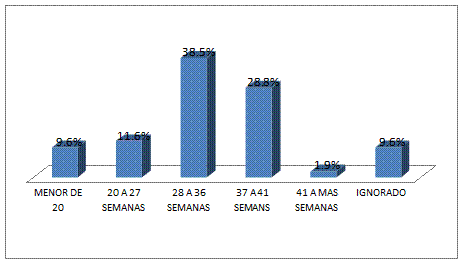
En la
figura N° 6 se aprecia que el 9.6% de las MM tuvieron menos de 20 semanas de
gestación, el 11.5% de las MM ocurrieron entre las 20 a 27 semanas de gestación
y el 38.5% de las MM sucedieron entre las 28 a 36 semanas de gestación siendo
esta última frecuencia las más alta en el grupo de estudio. En el intervalo de
37 a 41 semana de gestación la frecuencia de MM desciende al 28.8%, continuando
con la misma tendencia a la baja en el intervalo de 41 a más semanas de
gestación con el 1.9%. No determinándose la edad gestacional en el 9.6% de las
MM.
Al tratar
de comparar con otros países se encontraron diferencias, como el caso de
Venezuela donde se reporta que mayor frecuencia de MM ocurrió entre las 37 a 41
semanas de gestación, mientras que en el presente estudio está en primer lugar
el intervalo de 28 a 36 años, seguido de cerca del intervalo de 37 a 41
semanas. La frecuencia de la ocurrencia de muchas patologías se relaciona
directamente con la edad gestacional, de la misma forma que la prevalencia de
muchas enfermedades se correlaciona con el embarazo, parto y puerperio.
En la
figura N° 7 se puede observar que el 71.1% de las MM ocurrieron en el periodo
del puerperio, un 25 % durante la gestación y solo el 3.9% en el momento del
parto. Cifras parecidas lo describe Ordaz (10) en México; Faneite
P.et al en Venezuela (13) también describe un mayor número de MM en el
postparto. Tejada R. et al (18) en el Perú también reporta que la mayoría de MM
sucede en el puerperio (14).
Si
relacionamos que la mayoría de los casos de MM fueron causados por la
enfermedad hipertensiva del embarazo durante el puerperio, podemos señalar que
existirían deficiencias en los profesionales de la salud, para detectar y
diferenciar la gravedad de la enfermedad.
En
la figura N° 8 se establece que la culminación de la gestación fue
36.5% por vía vaginal, así como por cesárea, mientras que el 7.8% de las MM
culminaron en aborto, finalmente el 19.2% de mujeres fallecieron con el
producto dentro del útero. Estudios en el Perú, aplicados en población de base
hospitalaria reportan que el 20.5% de las MM fueron post cesáreas y 15.4% de
las MM abortos, encontrándose en el presente estudio qua hay menos abortos pero
mayor número de cesáreas, este incremento de intervención quirúrgica también
aumenta el riesgo de morbilidad y mortalidad materna (15).
En la
Tabla N° 6 se aprecia que el 63.5% de las MM fueron del tipo directa, mientras
que el 34.6% de la MM ocurrieron de manera indirecta. El 1.9% no fue posible
determinarlo. Estudios mencionados en la presente investigación, que describen
el tipo de MM, señalan que las muertes maternas de tipo directa son en mayor
frecuencia que las indirectas (10,11).
Lo que
llama la atención es que la frecuencia de las causas indirectas de MM
encontradas en el presente estudio es mayor a las estadísticas internacionales,
llegando casi a duplicar su porcentaje.
En la
Figura N° 9, se describe que el 71.2% de la MM fue atendida por Médico, mientras
que el 9.6% por obstetra; se consideró no aplica al 19.2% de la MM por cuanto
no hubo parto. Este resultado es obvio, debido a que en el Hospital la atención
es principalmente realizada por médicos, considerado como el profesional
indicado para la atención de la gestante o puérpera.
En el
Hospital Regional Docente de Trujillo, el parto eutócico o sin riesgo es
atendido por obstetra, sin embargo aparentemente ese 9.6% de partos tuvo alguna
complicación durante o posterior al parto, que conllevo a la MM.
CONCLUSIONES
·
Dentro de las características clínicas de la muerte
materna más frecuente se encuentra: la enfermedad hipertensiva del embarazo
como causa básica de muerte, sucedieron un mayor número de muertes maternas en
el intervalo de 28 a 36 semanas de gestación, el puerperio fue momento más
frecuente de las muertes maternas, la culminación de la gestación por vía
vaginal y cesárea tuvieron porcentajes similares, el tipo de muerte materna
directa alcanzó el mayor porcentaje y los médicos fueron quienes atendieron en
mayor porcentaje la culminación de la gestación en las muertes maternas.
·
Entre las características epidemiológicas más relevantes
de la muerte materna se encuentra: el mayor porcentaje de las muertes maternas
se situaron entre 26 a 30 años, predominó la condición de conviviente, la
mayoría de casos de muertes maternas tuvieron el nivel educativo primario, la
gran mayoría fueron amas de casa, así como el mayor porcentaje refirió como
antecedente el embarazo previo, siendo la mayor procedencia de la región costa
y la mayoría de fallecimientos ocurrieron en mujeres que tuvieron controles
prenatales.
REFERENCIAS BIBLIOGRÁFICAS
1. Maternal
mortality in 2005. Estimates developed by WHO, UNICEF,
UNFPA and The World Bank. Ginebra,
Organización Mundial de la Salud, 2007. (consulta en
línea 11 de marzo 2011). Disponible en: <http://www.who.int/ making_pregnancy_safer/topics/maternal_mortality/es/index.html>
2. Ávila J. Características epidemiológicas de la mortalidad materna en el
departamento de Cusco - año 2003. Rev. ITUA Perú 2003; 12 (23): 23-35. (consulta en línea 9 de Febrero 2011). Disponible en:
<http://sisbib.unmsm.edu.pe/bvrevistas/situa/2004_n23/enPDF/a05.pdf>
3. Ministerio de Salud, Oficina General de Epidemiología. Mortalidad Materna
en el Perú. 1997-2002. Lima - Perú 2003. 1- 36. (consulta
en línea 27 de Noviembre del 2010). Disponible en:
<http://saludarequipa.gob.pe/epidemiologia/ ASIS/docs/Enlaces/020.pdf.>
4. Karam M. Aspectos
sociales de la mortalidad materna. Estudio de caso en el estado de México. Rev.
Medicina social Méx. 2007; 2(4): 205 -11. (consulta en línea 29 de Noviembre del 2010). Disponible en:
<http://www.socialmedicine.info/index.php/medicinasocial/article/viewfile/151/290>
5. González M. Obstetricia, 5ta ed. Madrid-España. Ed. Masson-Elsevier
2005.
6. Roura L. Normas de
manejo del embarazo con riesgo elevado obstétrico. Barcelona, España .Editorial
Masson S.A Año 2000.
7. Schwarcz. R.
Obstetricia, 6ta Edición, Buenos Aires Argentina; Editorial El Ateneo
2006.
8. Gómez E. Perfil epidemiológico de la salud de las mujeres en la región de
las Américas, Washington DC. OPS 2001
9. Ministerio de Salud del Perú. Guías Nacionales de Atención Integral de
Salud sexual y Reproductiva: Lima, Ministerio de Salud, 2004.
10. Ordaz K, Rangel R, Hernández C. Factores de riesgo asociados con mortalidad
materna en el estado de Morelos, México Ginecol Obstet Mex 2010;
78(7):357-64. (Consulta en línea el 24 de Marzo 2011). Disponible en:
http://www.medigraphic.com/pdfs/ginobsmex/gom-2010/gom107e.pdf
11. Tzul A. Kestler E, Hernández B, Hernández G. Mortalidad materna en
Guatemala: diferencias entre muerte hospitalaria y no hospitalaria. Salud
pública Méx mayo-jun. 2006; 48 (3): 183-92. (Consulta
en línea 12 de Noviembre
12. 2010). Disponible en: http://redalyc.uaemex.mx/pdf/106/10648302.pdf
13. Alcántara R. Mortalidad materna en el Hospital de apoyo*Belén de
Trujillo*Perú 1981*1990. Rev Diagnóstico (Perú)
mayo-jun. 1991; 27(5/6):107-10 (consulta en línea 23 de Octubre 2010).
Disponible en:
<http://bases.bireme.br/cgi-bin/wxislind.exe/iah/online/?IsisScript=iah/iah.xis&src=google&base=LILACS&lang=p&nextAction=lnk&exprSearch=118985&indexSearch=ID>
14. Faneite P. Mortalidad
materna en la región bolivariana de Latino-América: área crítica. Rev Obstet Ginecol
Venez. 2008; 68:18-24.
15. Tejada R, Rosas E, Tolentino M, Villón J.
Mortalidad materna y perinatal en el distrito de Yauli,
Huancavelica. Ginecol. & obstet; abr. 2002; 45(2):131-6 (consulta en línea 11 de
Noviembre 2010). Disponible en:
http://bases.bireme.br/cgi-bin/wxislind.exe/iah/online/?IsisScript=iah/iah.xis&src=google&base=ADOLEC&lang=p&nextAction=lnk&exprSearch=270766&indexSearch=ID>
16. Távara L. La situación de la salud reproductiva en el Perú: Aún hay motivo
de preocupación. Maryland: El Centro para la Salud y Equidad de Género; 2003.
17. Tebeu, P. Ngassa P, Kouam L, Major A, Fomulu J. La mortalidad
materna en el Hospital Provincial de Maroua, Camerún
(2003-2005). Indias Occidentales med. J; diciembre de
2007; 56(6):502-07. (consulta en línea 25 de Noviembre
del 2010). Disponible en:
http://caribbean.scielo.org/scielo.php?script=sci_arttext&pid=S0043-31442007000600006&lng=en&nrm=
18. Donoso E. Mortalidad materna en chile, 2000-2004. Revista chilena de
obstetricia y ginecología Santiago 2006; 71(4):32-8 (consulta en línea 20 de
octubre 2010). Disponible en: http://www.scielo.cl/pdf/rchog/v7ln4/art05.pdf
|
Recibido: 07/01/2011 |
Aceptado: 12/02/2011 |
_________________________________________________________________________________________________________________________
1. Médico Cirujano. Universidad Cesar Vallejo Trujillo.
2. Médico Cirujano y Obstetra. Universidad Cesar Vallejo
Trujillo.